Obturacyjny bezdech senny to choroba, w której podczas snu dochodzi do zatrzymana oddychania lub jego spłycenia. Bezdechy powtarzają się od wiele razy w ciągu każdej godziny snu, powodując liczne szkodliwe następstwa, m.in.: zmęczenie, problemy z koncentracją i nadciśnienie tętnicze. W przypadku potwierdzonego rozpoznania bezdechu sennego konieczne jest leczenie.
Co to jest obturacyjny bezdech senny?
Obturacyjny bezdech senny to choroba spowodowana powtarzającymi się wielokrotnie w czasie snu epizodami zatrzymania oddychania (bezdechów) lub jego znacznego spłycenia (hipowentylacji). Do stanu takiego dochodzi mimo prawidłowej, a czasem nawet wzmożonej pracy mięśni odpowiedzialnych za oddychanie.
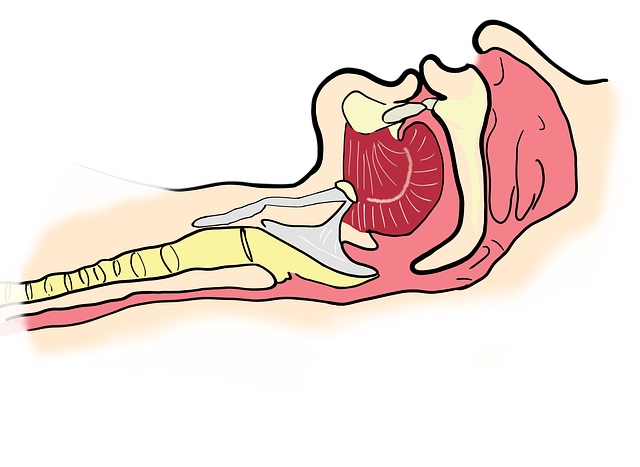
Bezdechy powtarzają się od kilkunastu do kilkudziesięciu razy w ciągu każdej godziny snu, powodując liczne szkodliwe następstwa, m.in. zmęczenie, problemy z koncentracją i nadciśnienie tętnicze. Przyczyną choroby jest zamykanie się światła dróg oddechowych na poziomie gardła, co zatrzymuje przepływ powietrza, powodując przejściowe niedotlenienie (ryc. 1.).
Aby przerwę w oddychaniu w czasie snu uznano za epizod bezdechu, musi trwać dłużej niż 10 sekund. Warto pamiętać, że bezdechy w czasie snu występują u większości zdrowych osób (najczęściej zdarzają się kilku–kilkunastosekundowe bezdechy w czasie zasypiania).
Rozpoznanie choroby i ocena stopnia jej ciężkości wymaga określenia liczby bezdechów i epizodów hipowentylacji na godzinę snu, czyli tak zwanej AHI (apnoea-hipopnea index) albo RDI (respiratory disturbance index). Ten drugi wskaźnik obejmuje również liczbę nieuświadamianych przez chorego przebudzeń w nocy spowodowanych chorobą.
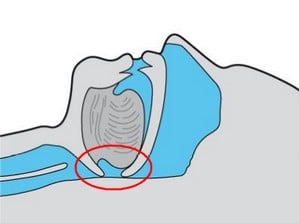
Ryc. 1. Zablokowanie przepływu powietrza przez jamę nosową i gardło u pacjenta z obturacyjnym bezdechem sennym
Do 5 bezdechów na godzinę snu uważa się za granicę normy. Bezdech senny rozpoznaje się, gdy RDI ≥5 i występują objawy choroby albo RDI ≥15 u osób bez objawów.
Do 5 bezdechów na godzinę snu uważa się za granicę normy. Bezdech senny rozpoznaje się, gdy RDI ≥5 i występują objawy choroby albo RDI ≥15 u osób bez objawów.
Jak często występuje obturacyjny bezdech senny?
Obturacyjny bezdech senny jest chorobą powszechnie występującą.
W polskich badaniach epidemiologicznych obturacyjny bezdech senny stwierdzono u 11,2% mężczyzn i u 3,4% kobiet. Choroba dotyka głównie osoby dorosłe (sporadycznie występuje u dzieci, u których wiąże się zwykle z nieprawidłowościami, takimi jak przerost migdałków, szczególnie migdałka III). Według niektórych szacunków bezdech senny może dotyczyć ponad 25% mężczyzn po 40. roku życia!
Kto jest szczególnie narażony na obturacyjny bezdech senny?
Bezdech występuje częściej u mężczyzn >40. roku życia i kobiet >50. roku życia (po menopauzie). Występowaniu obturacyjnego bezdechu sennego sprzyja otyłość, a zwłaszcza duży obwód szyi (>43 cm u mężczyzn i >40 cm u kobiet). Tkanka tłuszczowa odkładająca się na szyi uciska gardło i zmniejsza jego światło, sprzyjając występowaniu bezdechów. Ryzyko zwiększają również: skrzywienie przegrody nosa i choroby upośledzające drożność nosa (np. alergiczny nieżyt nosa), przerost migdałków podniebiennych oraz nieprawidłowości anatomiczne w budowie twarzoczaszki (np. mała i cofnięta żuchwa).
Bardzo szkodliwe jest spożywanie alkoholu, zwłaszcza w godzinach wieczornych. Alkohol zmniejsza napięcie mięśni budujących ściany gardła, co sprzyja chrapaniu i występowaniu bezdechów. Niekorzystny wpływ wywiera również palenie tytoniu.
Bardzo szkodliwe działanie ma większość leków uspokajających i nasennych, które nasilają objawy choroby. Ryzyko zwiększają również niektóre choroby układu wewnątrzwydzielniczego (niedoczynność tarczycy i akromegalia).
Obturacyjny bezdech senny częściej występuje także u kobiet w ciąży i wiąże się z ryzykiem niekorzystnych konsekwencji dla matki i płodu.
Jakie są przyczyny obturacyjnego bezdechu sennego?
Bezdechy i epizody spłycenia oddychania (hipowentylacji) są wynikiem zwężenia lub zamknięcia światła dróg oddechowych na poziomie gardła. Na tym odcinku ściana dróg oddechowych jest zbudowana jedynie z mięśni – nie ma podparcia chrzęstnego ani kostnego. W sprzyjających warunkach w czasie snu napięcie mięśni budujących ścianę gardła się zmniejsza, co zwęża światło gardła i może doprowadzić do jego całkowitego zamknięcia. Do płuc pacjenta nie dopływa powietrze. Mięśnie oddechowe cały czas pracują, starając się pokonać przeszkodę w postaci niedrożnego gardła. Zmniejsza się zawartość tlenu w organizmie, a zwiększa stężenie dwutlenku węgla. Powoduje to aktywację autonomicznego układu nerwowego oraz zwiększenie częstotliwości rytmu serca i prowadzi do tzw. mikroprzebudzenia. Czynność mózgu na krótko powraca do stanu przypominającego czuwanie, ale chory nie uświadamia sobie faktu przebudzenia. Zwiększa to napięcie mięśni i przywraca przepływ powierza przez drogi oddechowe.
Niestety, powtarzające się wielokrotnie (czasem nawet kilkadziesiąt razy w czasie godziny snu) bezdechy prowadzą do przerywanego snu (wielokrotne nieuświadamiane przez chorego mikroprzebudzenia niszczą prawidłową strukturę snu i powodują znaczny niedobór snu), co skutkuje stałym uczuciem niewyspania, zmęczeniem i problemami z koncentracją. Niedotlenienie oraz aktywacja układu sympatycznego powodują oporne na leczenie nadciśnienie tętnicze, a także zwiększają ryzyko wystąpienia udaru mózgu i zawału serca!
Objawy obturacyjnego bezdechu sennego
Obturacyjny bezdech senny to choroba, która występuje podczas snu. Wpływa jednak na ogólne funkcjonowanie pacjenta i objawy związane z obturacyjnym bezdechem sennym pojawiają się nie tylko w ciągu nocy, ale także w dzień.
Do objawów występujących w ciągu dnia należą:
- nadmierna senność,
- poranny ból głowy,
- zaburzenia pamięci i koncentracji,
- osłabienie libido, impotencja,
- depresja, zaburzenia emocjonalne (apatia, rozdrażnienie, zmienność nastroju).
Do objawów występujących w nocy należą:
- chrapanie, często głośne i z przerwami
- bezdechy
- zwiększona aktywność ruchowa podczas snu (wiercenie się itp.).
- wzmożona potliwość
- duszność, dławienie się w czasie snu (uświadomionemu wybudzeniu się w czasie bezdechu towarzyszy uczucie braku powietrza, niemożność wykonania skutecznego wdechu)
- oddawanie moczu w nocy
- kołatanie serca,
- trudności z zaśnięciem po wybudzeniu, bezsenność
- ból w klatce piersiowej
- zgaga
- suchość w jamie ustnej.
U osób z obturacyjnym bezdechem sennym zwiększone jest ryzyko wypadków komunikacyjnych (chorzy z rozpoznanym i nieleczonym bezdechem nie mogą prowadzić samochodów ani obsługiwać maszyn!!!).
Obturacyjny bezdech senny - badania
Rozpoznanie bezdechu sennego wymaga przeprowadzenia badania snu, objawy są bowiem nieswoiste i lekarz nie może na ich podstawie rozpoznać choroby.
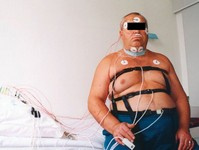
Najdokładniejszym badaniem snu jest polisomnografia. Badanie trwa cała noc. Stan pacjenta monitorowany jest przez zestaw czujników, oceniających:
- zawartość tlenu we krwi (klips zakładany zwykle na palec),
- tętno (EKG),
- przepływ powietrza przez nos i usta (czujniki wykrywają zmiany temperatury lub ciśnienia wywołane przez wydychane powietrze),
- chrapanie (mikrofon),
- elektroencefalogram (EEG) i elektrookulogram (EOG) – pozwala to na sprawdzenie, czy badany śpi i w jakiej fazie snu się znajduje,
- ruchy kończyn.
Badanie pozwala na pewne rozpoznanie choroby, określenie stopnia jej zaawansowania oraz różnicowanie z innymi chorobami, które mogą dawać podobne objawy.
Ograniczeniem jest koszt i stosunkowo mała dostępność badania. Z tego powodu opracowano prostsze badanie, tzw. poligrafię. Badanie obejmuje monitorowanie parametrów opisanych powyżej z wyłączeniem czynności mózgu (EEG), jest zatem mniej precyzyjne w różnicowaniu obturacyjnego bezdechu sennego z innymi chorobami, ale w typowych przypadkach wystarcza do ustalenia rozpoznania i rozpoczęcia leczenia. W przeciwieństwie do polisomnografii można je wykonać w domu chorego.
Do badań przesiewowych mogą służyć proste aparaty monitorujące tylko pojedyncze parametry, które nie pozwalają jednak na pewne rozpoznanie choroby.
Leczenie obturacyjnego bezdechu sennego
Zmiany stylu życia mogą wystarczyć do opanowania dolegliwości w przypadku lekkiej postaci obturacyjnego bezdechu sennego, a w postaci umiarkowanej i ciężkiej niekiedy łagodzą objawy.
Obejmują one:
- dbanie o właściwa masę ciała (utrzymywanie prawidłowej masy ciała zawsze przynosi korzyści zdrowotne),
- aktywny tryb życia, regularny wysiłek fizyczny (zobacz: Aktywność fizyczna – jak zaprzyjaźnić się ze sportem?),
- regularny rytm snu i czuwania – kładzenie się do łóżka i wstawanie o stałej porze (zobacz: Higiena snu),
- niepalenie papierosów (zobacz: Uzależnienie od nikotyny),
- unikanie spożywania nawet małych ilości alkoholu w godzinach wieczornych,
- u niektórych chorych poprawę może przynieść spanie w pozycji leżącej na boku (pomocne jest wszycie piłeczki do tenisa na plecy pidżamy, pomiędzy łopatki).
Należy unikać tabletek, aerozoli i maści do nosa rzekomo likwidujących chrapanie. Nie są skuteczne, a niektóre mogą być wręcz szkodliwe. Jako środki „na chrapanie” sprzedawane są czasami leki obkurczające błonę śluzową nosa, których nie należy stosować przewlekle.
W przypadku potwierdzonego rozpoznania bezdechu sennego konieczne jest leczenie. Właściwe postępowanie różni się w zależności od stopnia ciężkości choroby i występowania jej objawów dziennych.
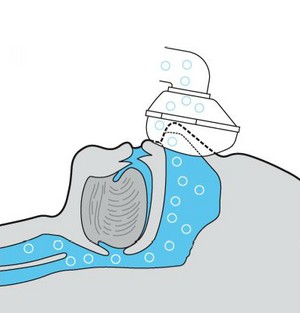
Ryc. 2. Utrzymanie drożności dróg oddechowych przez utrzymywanie stałego dodatniego ciśnienia (CPAP)
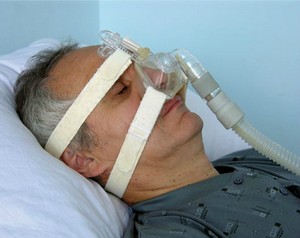
Ryc. 3. Pacjent leczony CPAP (maska nosowa)
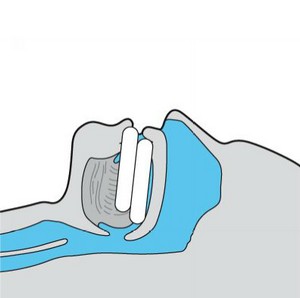
Ryc. 4. Utrzymanie drożności dróg oddechowych za pomocą aparatu wewnątrzustnego (leczenie ortodontyczne)
Złotym standardem i najskuteczniejszą metodą leczenia jest wspomaganie oddychania stałym dodatnim ciśnieniem w drogach oddechowych (continuous positive airway pressure – CPAP). Aparat CPAP to maska zakładana na nos, połączona z urządzeniem wytwarzającym niewielkie dodatnie ciśnienie w drogach oddechowych. Zabezpiecza to drożność dróg oddechowych w czasie snu i likwiduje bezdech, a przez to korzystnie wpływa na szkodliwe następstwa choroby: likwiduje chrapanie i senność dzienną, zwiększa zdolność koncentracji i zmniejsza ryzyko wystąpienia niekorzystnych następstw choroby.
U wybranych chorych stosuje się również leczenie ortodontyczne albo operacyjne. Leczenie ortodontyczne polega na ogół na stosowaniu aparatu wysuwającego żuchwę, który zakłada się na noc. Precyzyjna regulacja pozwala na nieznaczne wysunięcie żuchwy w stosunku do górnej szczęki, dzięki czemu zwiększa się napięcie mięśni gardła w czasie snu i eliminuje chrapanie oraz bezdechy. Aparat stosuje się u chorych z lekkim i umiarkowanie ciężkim obturacyjnym bezdechem sennym lub u chorych, którzy nie tolerują leczenia CPAP.
Istnieją również inne metody, np. z wykorzystaniem aparatów do wytworzenia dodatniego ciśnienia w jamie nosowej podczas wydechu, podciśnienia w jamie ustnej lub stymulacji nerwu podjęzykowego.
Leczenie operacyjne zalecane jest u pacjentów, u których stwierdza się nieprawidłowości anatomiczne w zakresie górnych dróg oddechowych – skrzywienie przegrody nosa upośledzające jego drożność lub inne istotne nieprawidłowości.
Jakie są powikłania obturacyjnego bezdechu sennego?
Obturacyjny bezdech senny pociąga za sobą wiele niekorzystnych skutków zdrowotnych. Należą do nich:
- nadciśnienie tętnicze – występuje u >50% chorych,
- choroba niedokrwienna i zawał serca – ryzyko zwiększone 2–4 razy,
- zaburzenia rytmu serca i przewodzenia,
- niewydolność serca,
- udar i napady przemijającego niedokrwienia mózgu,
- nadciśnienie płucne,
- refluks żołądkowo-przełykowy,
- depresja, zaburzenia funkcji poznawczych i zaburzenia emocjonalne,
- nieprawidłowa tolerancja glukozy, cukrzyca typu 2,
- zespół metaboliczny,
- wypadki komunikacyjne – chorzy na OBS powodują je 2–7 razy częściej, przede wszystkim na skutek nadmiernej senności w ciągu dnia,
- nagły zgon (głównie związany z powikłaniami sercowo-naczyniowymi).
Jeśli obturacyjny bezdech senny współistnieje z przewlekłą obturacyjną chorobą płuc, wiąże się ze zwiększonym ryzykiem powikłań sercowo-naczyniowych i zgonu.
Bezdech senny u dzieci
Bezdech senny u dzieci występuje znacznie rzadziej niż u dorosłych, jednak wymaga leczenia, gdyż może prowadzić do niekorzystnych konsekwencji, takich jak problemy w nauce, zaburzenia zachowania, zaburzenia wzrastania oraz problemy kardiologiczne.
Czynniki ryzyka wystąpienia bezdechu sennego u dziecka:
- przerost migdałka gardłowego,
- otyłość,
- inne rzadsze: mózgowe porażenie dziecięce, zespół Downa, anomalie czaszkowo-twarzowe i inne.
Spośród objawów bezdechu sennego u dziecka warto wymienić: chrapanie i przerwy w oddychaniu w nocy, oddychanie przez usta, mowę nosową, bóle głowy, nadmierną senność przez dzień – w tym np. zasypianie na lekcjach, problemy w nauce, problem psychologiczne, takie jak trudność kontrolowania emocji, impulsywność i nadaktywność, a nawet agresja.
Postępowanie lecznicze ustalane jest indywidualnie po przeprowadzeniu diagnostyki i ustaleniu przyczyny bezdechu.