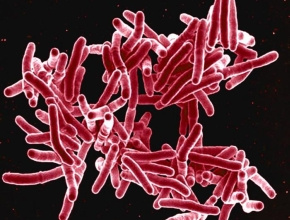
Gruźlica jest chorobą zakaźną, wywołaną przez prątki kwasooporne z grupy Mycobacterium tuberculosis complex – M. tuberculosis, M. bovis i M. africanum zwane od nazwiska odkrywcy prątkami Kocha. W Polsce szczepienie przeciwgruźlicze (BCG) jest obowiązkowe tylko u noworodków, szczepienie to chroni przed ciężkimi postaciami choroby, szczególnie przed zapaleniem opon mózgowo-rdzeniowych
Co to jest gruźlica? Zakażenie Mycobacterium tuberculosis, bovis lub afrcianum
Powoduje ją kilka gatunków prątków (Mycobacterium tuberculosis (zob. ryc. 1.), Mycobacterium bovis i Mycobacterium africanum). Mykobakteriozy to grupa chorób o objawach podobnych do gruźlicy, spowodowanych zakażeniem tzw. prątkami niegruźliczymi.
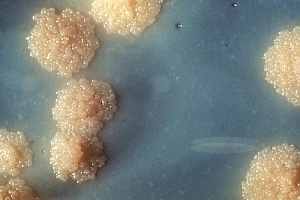 Ryc. 1. Kolonie prątka gruźlicy Mycobacterium tuberculosis, Public Health Image Library
Ryc. 1. Kolonie prątka gruźlicy Mycobacterium tuberculosis, Public Health Image LibraryW przeszłości w Polsce gruźlica była chorobą bardzo częstą i stanowiła ogromny problem społeczny. Obecnie, dzięki wysiłkom wielu pokoleń lekarzy, jej częstość znacznie zmalała, w 2019 roku na gruźlicę zachorowało 5321 osób, o 166 mniej niż w roku 2018. Niestety w Polsce choroba ta występuje wciąż znacznie częściej niż w Europie Zachodniej.
Objawy gruźlicy
Gruźlica jest chorobą podstępną. U większości chorych objawy są mało nasilone i w wielu przypadkach chorobę rozpoznaje się zbyt późno. Szczególnie gruźlica pozapłucna, obecnie bardzo rzadko występująca, często jest trudna do rozpoznania.
U części chorych występują objawy ogólnoustrojowe:
- stany podgorączkowe
- nocne poty
- złe samopoczucie
- utrata masy ciała, a w zaawansowanym stadium choroby – wyniszczenie.
Objawy te nie pojawiają się u wszystkich chorych i są mało charakterystyczne.
Gruźlica płuc - objawy
Zajęcie płuc również nie zawsze powoduje objawy. Najczęściej chorzy skarżą się na przewlekły (trwający dłużej niż 8 tygodni) kaszel. Ma on różne nasilenie, początkowo zwykle niewielkie, z czasem staje się bardziej dokuczliwy. We wczesnym okresie choroby kaszel ma zwykle charakter suchy (bez odkrztuszania plwociny). W bardziej zaawansowanej gruźlicy chorzy często odkrztuszają śluzową (białawą) lub ropną (żółtą) plwocinę.
U niektórych chorych w plwocinie znajduje się krew, a w zaawansowanej gruźlicy płuc krwioplucie może być obfite. U pacjentów z rozległymi zmianami w płucach może występować duszność. U chorych ze znacznie osłabioną odpornością może rozwinąć się gruźlica prosówkowa – bakterie rozsiewają się drogą krwi, powodując drobne zmiany (o wyglądzie ziarna prosa, stąd nazwa) w całych płucach oraz w innych narządach. Choroba objawia się wysoką gorączką i dusznością.
Gruźlica pozapłucna - objawy
Objawy gruźlicy pozapłucnej nie są zwykle charakterystyczne dla tej choroby. Zależą od lokalizacji zmian. Najczęstsze obecnie postaci gruźlicy pozapłucnej to:
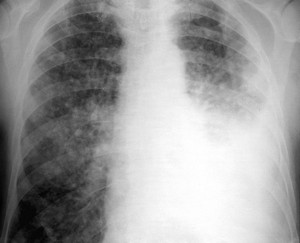 Ryc. 2. Gruźlica opłucnej
Ryc. 2. Gruźlica opłucnej- Gruźlica opłucnej. Opłucna to błona pokrywająca powierzchnię płuca i wyścielająca od wewnątrz klatkę piersiową. Jama opłucnej to przestrzeń między płucami a ścianą klatki piersiowej. W prawidłowych warunkach znajduje się w niej ślad płynu, który ułatwia ruchy płuc w czasie oddychania. Zajęcie opłucnej przez chorobę powoduje najczęściej gromadzenie się w jamie opłucnej różnej ilości płynu, czasami może to być nawet kilka litrów. W przeciwieństwie do wielu innych postaci gruźlicy, zajęcie opłucnej często powoduje ostre objawy – gorączkę, duszność, kaszel i ból w klatce piersiowej, nasilający się przy oddechu. Ta postać gruźlicy stosunkowo często występuje u osób młodych.
- Gruźlica węzłów chłonnych. Choroba najczęściej zajmuje węzły chłonne szyi, rzadziej węzły chłonne nad obojczykiem. Węzły powiększają się, ale nie są bolesne. Po pewnym czasie trwania choroby węzły stają się miękkie i mogą tworzyć się przetoki (zawartość zmienionego chorobowo węzła przebija się przez skórę i powstaje otwór, którym wydobywa się treść ropna).
- Gruźlica kości i stawów. Najczęściej dotyczy kręgosłupa. Objawy początkowo są bardzo mało nasilone, dominują bóle zajętych stawów i ograniczenie ich ruchomości. Gruźlica kręgosłupa może prowadzić do złamania kręgosłupa.
- Gruźlicze zapalenie opon mózgowo-rdzeniowych. Ciężka choroba występująca w Polsce na szczęście rzadko, głównie u dzieci. Początkowo objawia się uczuciem senności i zmęczenia, któremu może towarzyszyć stan podgorączkowy. Zaburzenia świadomości postępują, pojawia się ból głowy, nudności, wymioty, a niekiedy objawy porażenia nerwów czaszkowych.
- Gruźlica może również zajmować układ moczowo-płciowy (np. powodować niepłodność) i układ pokarmowy.
Rozpoznanie gruźlicy - rozmaz
Podejrzenie choroby lekarz wysuwa na podstawie objawów choroby lub wyniku badania radiologicznego płuc. Zawsze konieczne jest wykonanie dodatkowych badań w celu potwierdzenia choroby. Pewne rozpoznanie gruźlicy można ustalić jedynie na podstawie stwierdzenia prątków w badanym materiale metodą rozmazu albo hodowli. W szczególnych przypadkach diagnoza (rozumiana jako decyzja o włączeniu leczenia) jest stawiana mimo braku bakteriologicznego potwierdzenia gruźlicy.
U chorych z podejrzeniem gruźlicy płuc podstawowym materiałem do badania jest plwocina. Odkrztuszając plwocinę do badania, należy zwrócić uwagę, by była to rzeczywiście wydzielina odkrztuszana z oskrzeli, a nie ślina.
Jeżeli pacjent nie jest w stanie odkrztusić plwociny, można sprowokować odkrztuszanie za pomocą inhalacji roztworem chlorku sodu (tzw. plwocina indukowana). U pacjentów z silnym podejrzeniem choroby wykonuje się również bronchoskopię, pobierając do badania popłuczyny oskrzelowe. Materiał jest badany metodą rozmazu oraz hodowli. Do badania można też posłać wycinki z oskrzeli, pobrane ze zmian uwidocznionych podczas bronchoskopii, lub materiał pobrany podczas zabiegu operacyjnego (fragment tkanki). Ponieważ gruźlica może zajmować różnorodne narządy, w niektórych sytuacjach do badania można posłać praktycznie każdy materiał biologiczny pobrany od chorego (z wyjątkiem kału, który zawiera tak dużo innych bakterii, że uniemożliwia to wiarygodną diagnostykę).
Rozmaz polega na zabarwieniu cienkiej warstwy badanego materiału rozmazanej na szkiełku podstawowym za pomocą specjalnych metod pozwalających na selektywne zabarwienie prątków gruźlicy. Preparat jest następnie oglądany pod mikroskopem. Stwierdzenie prątków w rozmazie plwociny świadczy nie tylko o rozpoznaniu gruźlicy, ale potwierdza, że chory jest zakaźny dla otoczenia.
Prątki hoduje się na specjalnych pożywkach. Używa się w tym celu podłoża stałego – jest to metoda Löwensteina-Jensena, albo płynnego (w Polsce najczęściej używana jest metoda Bactec). Ponieważ prątki gruźlicy rosną bardzo powoli, uzyskanie wyniku wymaga czasu. W przypadku hodowli na podłożu stałym wzrost kolonii można zaobserwować najwcześniej po około 4–6 tygodniach, a ostateczny wynik ujemny laboratorium wydaje, gdy po 3 miesiącach nie stwierdza się wzrostu prątków. Hodowla na podłożu płynnym pozwala na szybsze uzyskanie wyników badania. W metodzie Bactec do pożywki dodawane są kwasy tłuszczowe znakowane radioizotopem. Rosnące w pożywce prątki metabolizują je do dwutlenku węgla zawierającego radioizotop. W przypadku obecności prątków w badanej próbce gaz nad próbką staje się radioaktywny. Tę śladową ilość promieniowania wykrywa się czułym urządzeniem. W przypadku dodatniego wyniku hodowli pozwala to na potwierdzenie obecności prątków już po około tygodniu, a ostateczny wynik otrzymuje się mniej więcej po 6 tygodniach. W niektórych przypadkach wskazane jest również oznaczenie wrażliwości prątków na leki przeciwgruźlicze.
W ostatnich latach do diagnostyki gruźlicy wprowadzono także metody genetyczne, polegające na wykrywaniu w badanej próbce materiału genetycznego prątków. Są one nieco mniej czułe niż hodowla prątków, za to badanie trwa krótko, a wynik otrzymuje się w ciągu 1–2 dni.
Rozpoznanie gruźlicy - RTG klatki piersiowej
Jest to podstawowe badanie służące do stwierdzenia obecności zmian gruźliczych w płucach i oceny ich nasilenia. W czasach dużego rozpowszechnienia gruźlicy w Polsce wykorzystywano również tzw. zdjęcia małoobrazkowe. Badanie to nie jest już wykonywane, ponieważ jest mało dokładne i paradoksalnie wiąże się z większą dawką promieniowania jonizującego niż konwencjonalny radiogram klatki piersiowej.
Zmiany podejrzane o etiologię gruźliczą mają charakterystyczny wygląd na zdjęciu radiologicznym klatki piersiowej. Niestety, nie są dla tej choroby całkowicie swoiste, dlatego ich stwierdzenie wymaga dodatkowych badań. W związku z dużym rozpowszechnieniem gruźlicy w przeszłości w Polsce wiele osób ma w płucach różnej wielkości zmiany spowodowane przez prątki gruźlicy. U części jest to tzw. zespół pierwotny, pozostały po pierwszym w życiu kontakcie organizmu z prątkami, u niektórych zaś widoczne są bardziej nasilone zmiany. Na podstawie ich wyglądu lekarz może czasami wstępnie ocenić, czy są to zmiany stare (po przebytym zakażeniu lub chorobie), czy też związane z aktywną gruźlicą. Rzadko zdarza się, że objawy zgłaszane przez chorego i zmiany w radiogramie klatki piersiowej są tak typowe, że mimo ujemnych wyników badań w kierunku prątków lekarz decyduje się na włączenie leczenie przeciwprątkowego. Prawidłowy radiogram klatki piersiowej nie pozwala jednak wykluczyć obecności czynnej klinicznie gruźlicy płuc.
Podsumowując, można powiedzieć, że radiogram klatki piersiowej jest podstawowym badaniem w diagnostyce obrazowej gruźlicy płuc, którego wynik często ukierunkowuje dalsze postępowanie lekarza. W rzadkich przypadkach potrzebne bywa wykonanie tomografii komputerowej klatki piersiowej, najczęściej w algorytmie wysokiej częstotliwości (HRCT), która pozwala na dokładne uwidocznienie miąższu płuc.
Rozpoznanie gruźlicy - próba tuberkulinowa
Badanie to często nazywa się próbą RT23 od nazwy stosowanego w Polsce i w Europie preparatu tuberkuliny. Polega ono na wstrzyknięciu w skórę przedramienia standardowo określonej ilości wysoce oczyszczonego przesączu z hodowli prątków gruźlicy. Preparat podaje się śródskórnie, dlatego iniekcja nie jest bolesna. Organizm osoby, która miała wcześniej kontakt z prątkami (czyli była zakażona albo szczepiona BCG), reaguje odpowiedzią immunologiczną na antygeny prątków. Na skórze w miejscu wstrzyknięcia powstaje rumień, a pod palcami wyczuwalne jest zgrubienie. U osób z dużą aktywnością odpowiedzi immunologicznej na skórze mogą powstać drobne pęcherzyki. Wielkość odczynu nie przekracza 2–3 cm. Odczyt polega na zmierzeniu średnicy nacieku wyczuwalnego w skórze (nie rumienia) i wykonuje się go po około 48–72 godzinach od założenia. W naszym kraju za wynik dodatni przyjmuje się najczęściej wartość co najmniej 10 mm.
Badanie jest bezpieczne i nie ma przeciwwskazań do jego wykonania. Nawet najbardziej nasilona reakcja znika po pewnym czasie, nie pozostawiając śladów na skórze. Dodatni wynik świadczy o:
- zakażeniu prątkiem lub czynnej gruźlicy (nie różnicuje między przebytym zakażeniem a czynną chorobą)
- szczepieniu BCG (i skutecznym wywołaniu odpowiedzi immunologicznej przez to szczepienie). Jeżeli w danej populacji większość osób była szczepiona BCG (jak to ma miejsce w Polsce), zmniejsza to przydatność diagnostyczną badania
- narażeniu na kontakt z prątkami niegruźliczymi (są to bakterie powszechnie występujące w środowisku, które bardzo rzadko powodują choroby zwane mykobakteriozami [patrz: niżej]).
Niestety u dużego odsetka (nawet do 40%) osób zakażonych prątkami próba tuberkulinowa wypada ujemnie. Przyczyną tego są najczęściej czynniki osłabiające lub modyfikujące odporność organizmu, jak niektóre zakażenia wirusowe (np. ospa, odra, świnka, a zwłaszcza zakażenie wirusem HIV), choroby przewlekłe (np. cukrzyca, niewydolność nerek), leki (np. glikokortykosteroidy), niedożywienie i wiele innych czynników. Czynniki te sprawiają, że ujemny wynik próby tuberkulinowej w żadnym wypadku nie wyklucza zakażenia prątkiem. Badanie można bezpiecznie powtarzać wielokrotnie. Jeżeli wielkość odczynu zwiększyła się o 10 mm w ciągu 12 miesięcy, świadczy to o niedawnym zakażeniu prątkiem.
Rozpoznanie gruźlicy - testy oparte na wydzielaniu interferonu
Badanie wykonuje się z krwi pobranej z żyły. Do krwi dodaje się białka prątka gruźlicy. Limfocyty (rodzaj białych krwinek) znajdujące się w naszej krwi reagują na obecność tych białek, jeżeli nasz organizm miał wcześniej kontakt z prątkami gruźlicy. Reakcja immunologiczna prowadzi do wydzielania szczególnego białka, interferonu gamma, które ma duże znaczenie w walce układu odpornościowego z gruźlicą. Omawiane testy wykrywają wydzielanie interferonu gamma, pozwalają na ilościową ocenę nasilenia jego produkcji, a w porównaniu z próbą tuberkulinową mają kilka zalet. W przeciwieństwie do tuberkuliny (stosowanej w próbie tuberkulinowej) białka używane w testach IGRA są bardziej swoiste dla prątków gruźlicy (nie występują w prątkach BCG używanych do szczepienia). Dzięki temu wcześniejsze szczepienie przeciwko gruźlicy nie wpływa na ich wynik. Ponadto pozwalają na odróżnienie odpowiedzi ujemnej (spowodowanej brakiem zakażenia prątkiem) od osłabienia odpowiedzi immunologicznej (wynik jest wówczas opisywany jako nieokreślony).
Leczenie gruźlicy
Ze względu na szczególne właściwości prątków gruźlicy leczenie zakażenia tymi bakteriami jest odmienne od leczenia „typowych” zakażeń bakteryjnych (np. zapalenia płuc). Szczególne właściwości budowy prątków powodują, że bakterie te są niewrażliwe na wiele znanych antybiotyków. Ponieważ prątki dzielą się bardzo powoli i potrafią przechodzić w stan „uśpienia”, leczenie musi trwać odpowiednio długo. W każdej populacji prątków znajdują się bakterie oporne na niektóre z powszechnie stosowanych leków. Dlatego skuteczne leczenie powinno zawierać kilka leków. Przerwanie leczenia, zbyt krótkie leczenie lub zastosowanie niedostatecznej liczby leków powoduje, że przeżyją bakterie najbardziej oporne na leki.
Początkowo objawy choroby mogą ustąpić, ale jeżeli chory przerwie leczenie za wcześnie, gruźlica nawróci, ponieważ rozmnożą się te wyselekcjonowane, oporne na leczenie prątki. W takiej sytuacji terapia może być dużo trudniejsza. Leczenie dzieli się na dwie fazy – intensywną (trwającą krócej, obejmująca więcej leków) i kontynuacji, która trwa dłużej, ale zawiera mniej leków. Faza intensywna służy szybkiemu zabiciu jak największego odsetka prątków, aby zapobiec rozwojowi oporności na lek. Faza kontynuacji natomiast służy zabiciu pozostałych prątków, które przeżyły fazę intensywną dzięki zahamowaniu metabolizmu i podziałów.
Z wymienionych wyżej powodów należy pamiętać, aby nigdy nie przerywać leczenia bez konsultacji z lekarzem! Może to prowadzić do ryzyka dla zdrowia nie tylko pacjenta, ale i osób, które mają z nim kontakt (osoby z otoczenia chorego mogą zarazić się opornym szczepem gruźlicy, który może rozwinąć się w konsekwencji przerwania leczenia).
Przed rozpoczęciem leczenia wykonuje się często dodatkowe badania:
- laboratoryjne w celu oceny czynności nerek i wątroby,
- konsultację okulistyczną, wskazaną u chorych, którzy będą przyjmować etambutol.
Przeciwprątkowe leki na gruźlicę
Podstawowe i najczęściej stosowane leki przeciwprątkowe to:
- ryfampicyna
- izoniazyd
- pyrazynamid
- streptomycyna
- etambutol
W większości przypadków gruźlicy stosuje się kilka z tych leków (patrz: schematy leczenia podane niżej). U wybranych chorych, najczęściej z gruźlicą oporną na leczenie, stosowane są różne schematy zawierające leki alternatywne (m.in. etionamid, fluorochinolon, kapreomycyna, kwas paraaminosalicylowy, amikacyna, ryfabutyna, ryfapentyna, klarytromycyna i inne). U chorych na gruźlicę, którzy nie byli wcześniej leczeni, stosuje się podany poniżej schemat leczenia.
Przez 2 miesiące stosuje się ryfampicynę, izoniazyd, pyrazinamid i etambutol (jest to faza intensywna), a przez następne 4 miesiące ryfampicynę i izoniazyd (faza kontynuacji). Leczenie trwa zwykle 6 miesięcy. U chorych, którzy byli leczeni wcześniej bez poprawy, przerwali leczenie, stosuje się inne schematy, zwykle dłuższe i/lub zawierające więcej leków. Leki przyjmuje się raz dziennie, rano, 30 minut przed posiłkiem.
Najczęstsze działania niepożądane leków przeciwprątkowych to:
- wysypka
- upośledzenie czynności wątroby (występuje u kilku procent leczonych, najczęściej nie daje objawów klinicznych i wykrywane jest przypadkowo w czasie badań kontrolnych, w których stwierdza się zwiększenie aktywności enzymów wątrobowych, czyli ALT i AST. Bezobjawowe zwiększenie stężenia ALT i ASP przekraczające normę <3 razy nie jest wskazaniem do przerwania leczenia, a jedynie wykonywania badań kontrolnych).
Działania niepożądane leków przeciwprątkowych
Działania niepożądane poszczególnych leków przeciwprątkowych wymieniono niżej. Zapoznając się z nimi warto pamiętać, że większość leków (w tym także te sprzedawane bez recepty) ma liczne skutki uboczne (można się o tym przekonać, czytając uważnie ulotkę dołączono do jakiegokolwiek leku).
- izoniazyd: wysypka, uszkodzenie wątroby, żółtaczka, gorączka, niedokrwistość, zaburzenia czynności nerwów obwodowych, spadek liczby leukocytów (białych krwinek) lub płytek krwi (małopłytkowość), zwiększenie liczby eozynofili (eozynofilia), zespół toczniopodobny (objawy przypominające te występujące w chorobie nazywanej toczniem układowym – między innymi bóle stawów, bóle w klatce piersiowej, zmiany skórne). Aby zmniejszyć ryzyko zaburzeń czynności nerwów obwodowych podczas stosowania tego leku, zwykle zaleca się profilaktyczne przyjmowanie witaminy B6 w dawce 10 mg/d
- ryfampicyna: ból brzucha, nudności, wymioty, wzdęcia, wysypka, uszkodzenie wątroby, zespół objawów przypominających grypę (złe samopoczucie, gorączka, dreszcze, bóle mięśni), znaczne zmniejszenie liczby płytek (małopłytkowość), które może objawiać się nadmierną skłonnością do krwawień (skaza krwotoczna), znaczne zmniejszenie liczby czerwonych krwinek (niedokrwistość) wskutek ich toksycznego rozpadu (hemolizy), bardzo rzadko znaczny spadek ciśnienia tętniczego, wstrząs anafilaktyczny (szybko rozpoczynająca się i zagrażająca życiu reakcja nadwrażliwości), ostra niewydolność nerek rozwijająca się w ciągu kilku godzin od przyjęcia leku. Wstrząs, niedokrwistość, małopłytkowość i niewydolność nerek mają prawdopodobnie podłoże immunologiczne. Z chwilą ich wystąpienia ryfampicynę należy natychmiast odstawić. Ryfampicyna wpływa na szybkość, z jaką wątroba metabolizuje inne przyjmowane leki (między innymi dlatego, jeśli przyjmujesz jakieś leki przewlekle, koniecznie powiedz o tym lekarzowi, który przepisuje leki ci w leczeniu gruźlicy)
- pyrazynamid: zaczerwienienie twarzy, nudności, wymioty, ból brzucha, uszkodzenie wątroby, hiperurykemia, zaburzenia krzepnięcia, rzadko gorączka, wysypka, brunatnoczerwone przebarwienia części ciała eksponowanych na promieniowanie słoneczne
- etambutol: pozagałkowe zapalenie nerwu wzrokowego, którego pierwszym objawem jest upośledzenie percepcji barwy zielonej i czerwonej, następnie pogorszenie ostrości wzroku, ograniczenie pola widzenia. W razie wystąpienia zaburzeń widzenia w czasie stosowania leku natychmiast odstawić lek i skontaktować się z lekarzem. Przed rozpoczęciem leczenia chory powinien zostać przebadany przez okulistę
- streptomycyna: zawroty głowy, szum w uszach i mrowienia wokół ust (wymagają kontaktu z lekarzem, gdyż mogą być wynikiem uszkodzeni układu nerwowego), uszkodzenie nerek (wskazana jest okresowa kontrola czynność nerek), gorączka, wysypka, ból głowy, blokowanie połączeń nerwowo-mięśniowych pogarszające czynności mięśni u chorych na miastenię. Przed rozpoczęciem leczenia wykonuje się badania laboratoryjne pozwalające ocenić czynność nerek i morfologię krwi.
Zapobieganie gruźlicy
Chorzy na gruźlicę, którzy są zakaźni dla otoczenia nie powinni być leczeni w domu, lecz na oddziale szpitalnym. W domu są leczeni chorzy, u których nie wykrywa się prątków w plwocinie, więc nie stanowią oni niebezpieczeństwa dla otoczenia. Warto jednak przestrzegać w czasie leczenia (zwłaszcza w czasie pierwszych 2 miesięcy) kilku prostych zasad. Prątki są wrażliwe na promieniowanie ultrafioletowe, dlatego wskazane jest otwieranie szeroko okien i częste wietrzenie. Chorzy powinni unikać bliskiego kontaktu z małymi dziećmi.
Szczepienia niemowląt przeciwko gruźlicy
W Polsce obowiązuje jednorazowe szczepienie niemowląt szczepionką BCG. Zmniejsza ono ryzyko ciężkich postaci gruźlicy (zapalenie opon mózgowo-rdzeniowych, rozsiana gruźlica czyli prosówka). Prawdopodobnie nie zmniejsza jednak istotnie ryzyka zachorowania na gruźlicę. Działania niepożądane szczepionki obserwuje się u około 1 dziecka na 1000 zaszczepionych. Najczęściej jest to zbyt duże (>20 mm lub >10 mm u noworodków) lub zbyt długo utrzymujące się owrzodzenie w miejscu szczepienia. Może dojść do powiększenia węzłów chłonnych pod pachą, a nawet rzadko do ich zropienia. Inne powikłania są wyjątkowo rzadkie.
Leczenie profilaktyczne gruźlicy
W szczególnych wypadkach, najczęściej po kontakcie z chorym na gruźlicę, lekarz zaleca pacjentowi leczenie profilaktyczne. Postępowanie takie zmniejsza ryzyko zapadnięcia na gruźlicę. Najczęściej polega ono na podawaniu samego izoniazydu przez 9 miesięcy. Stosowane jest po kontakcie z chorym na gruźlicę, jeżeli wykonane badania nie wykazują cech aktywnej choroby, czyli nie ma zmian na radiogramie klatki piersiowej, ale są cechy zakażenia, czyli dodatnia jest próba RT23 albo test oparty na wydzielaniu interferonu oraz u wszystkich dzieci w wieku <5. rż. Ponadto leczenie profilaktyczne stosuje się u osób zakażonych prątkiem (z dodatnim wynikiem RT23 albo testu opartego na wydzielaniu interferonu), które mają być leczone niektórymi lekami biologicznymi (np. przeciwciałami przeciwko TNF u chorych na reumatoidalne zapalenie stawów).
Mykobakterioza
Jest to grupa chorób, spowodowanych zakażeniem prątkami niegruźliczymi. Bakterie te są bardzo rozpowszechnione w środowisku, są obecne m.in. w wodzie lub glebie. Często też kolonizują nasz ustrój, nie powodując objawów chorobowych. Nie można się zarazić od innego pacjenta. Zakażenia prątkami niegruźliczymi są rzadkie, i najczęściej dotyczą osób z upośledzoną odpornością.
Mykobakteriozy występują głównie u:
- osób chorych na AIDS
- osób, które przebyły gruźlicę
- chorych na pylicę płuc
- chorych na mukowiscydozę
- chorych na POChP
- alkoholików.
Bakterie te dzielą się bardzo powoli i dlatego objawy mykobakterioz zwykle są skąpe (lub nie ma ich w ogóle), a choroba postępuje bardzo powoli. Zmiany najczęściej występują w płucach, węzłach chłonnych lub skórze. Zajęcie płuc objawia się kaszlem, osłabieniem, potami i podwyższoną temperaturą ciała. Rzadziej występuje duszność lub ból w klatce piersiowej. Podstawowym badaniem jest radiogram klatki piersiowej oraz w niektórych przypadkach badanie HRCT. Zmiany często przypominają te stwierdzane w gruźlicy. Podobna jest też diagnostyka, którą opisano na stronach poświęconych gruźlicy. Potwierdzeniem rozpoznania jest wyhodowanie mykobakterii. Ponieważ mykobakterie często kolonizują organizm, do rozpoznania konieczne jest zarówno stwierdzenie klinicznych cech choroby, jak i wyhodowanie bakterii (w przypadku plwociny konieczne jest dwukrotne stwierdzenie dodatniej hodowli).
Niestety, mykobakterie są bardzo oporne na leczenie. Konieczne jest przyjmowanie co najmniej kilku leków przez dłuższy czas, który zwykle wynosi ponad rok od czasu, kiedy w badaniach nie stwierdza się już obecności mykobakterii.
Historia
Gruźlica towarzyszy naszemu gatunkowi od początku jego historii. Zachowane szczątki ludzkie z czasów starożytnych cywilizacji (np. egipskie mumie, szkielety pochodzące z Chin i starożytnego Rzymu) noszą typowe ślady wskazujące na zaawansowaną gruźlicę (np. charakterystyczne deformacje niektórych kości). Opisy zaawansowanych postaci gruźlicy spotyka się w pismach wielkich lekarzy starożytności (m.in. Hipokratesa i Galena). Oprócz trafnych obserwacji dotyczących postaci klinicznych gruźlicy, niektóre opisy sugerują znaczne rozpowszechnienie choroby – np. Hipokrates opisywał phtysis jako jedną z najczęstszych chorób.
Za pomocą współczesnych metod biologii molekularnej w starożytnych szczątkach ludzkich zidentyfikowano również DNA prątków. Wraz z nastaniem wczesnej ery przemysłowej gruźlica stała się problemem społecznym. Duża liczba ludności przeniosła się ze wsi do miast, gdzie większość z nich żyła w warunkach sprzyjających rozprzestrzenianiu choroby. Ryzyko zakażenia prątkami wzrastało z powodu dużego zagęszczenia mieszkańców, złych warunków mieszkaniowych i niedożywienia. Prątki gruźlicy są wrażliwe na promieniowanie ultrafioletowe, dlatego na otwartej przestrzeni, na słońcu, szybko giną. Przeciwnie w ciemnych, słabo wentylowanych pomieszczeniach prątki mogą przetrwać przez długi czas.
W XVIII i XIX wieku gruźlica zbierała w Europie obfite żniwo, będąc jedną z najczęstszych przyczyn zgonów. Nie znano skutecznych leków, a wiele ówczesnych metod leczenia miało tragiczne następstwa. W dodatku przyczyny gruźlicy nadal nie odkryto. W wieku XVII opisano występujące w płucach gruzełki gruźlicze, jednak przez następne stulecia nie zdawano sobie sprawy, że różne postaci kliniczne gruźlicy (np. gruźlica płuc i gruźlica węzłów chłonnych) były przejawami tej samej choroby. W XIX wieku zaczęto używać łacińskiej nazwy choroby (tuberculosis), podkreślając znaczenie obecności ziarniny gruźliczej w zajętych narządach. Wtedy to część autorytetów medycznych stopniowo zaczęła łączyć odmienne postaci gruźlicy w jedną chorobę.
Odkrycie prątka gruźlicy przez Roberta Kocha (1882)
Przełom w wiedzy na temat choroby nastąpił wraz z odkryciem przez Roberta Kocha prątków gruźlicy. W połowie XIX wieku wykazano, że gruźlica może przenosić się z ludzi na bydło, co było jednym z bodźców do poszukiwania drobnoustroju odpowiedzialnego za tę chorobę. Pierwsze doniesienie na temat roli prątków w etiologii gruźlicy pochodzi z 1882 roku. Koch wykazał, że możliwe jest zakażenie zwierząt przez przeniesienie materiału biologicznego pobranego od chorych ludzi. Opracował również metodę hodowli prątków na specjalnym podłożu. Kilka lat później przedstawił cztery postulaty warunkujące uznanie choroby za przenoszoną przez drobnoustrój:
- bakteria powinna być obecna u wszystkich chorych zwierząt i nieobecna u zdrowych,
- bakterie pobrane od chorego zwierzęcia można hodować w laboratorium,
- zakażenie zdrowego zwierzęcia hodowanymi bakteriami spowoduje chorobę,
- w materiale pobranym z zakażonego zwierzęcia można stwierdzić bakterię.
Opracowanie metody barwienia prątków (Ziehl i Neelsen, 1883)
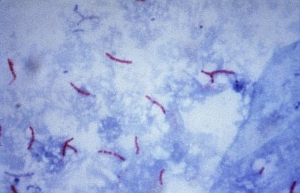 Ryc. 3. Barwienie prątków metodą Ziehla-Neelsena jest stosowane w diagnostyce gruźlicy do dzisiaj, Public Health Image Library
Ryc. 3. Barwienie prątków metodą Ziehla-Neelsena jest stosowane w diagnostyce gruźlicy do dzisiaj, Public Health Image LibraryPrzełomowe prace Kocha doprowadziły do powszechnego uznania gruźlicy jako choroby zakaźnej. W 1883 roku Ziehl i Neelsen opracowali sposób barwienia prątków pozwalający na ich łatwe uwidocznienie pod mikroskopem i odróżnienie od innych bakterii. Barwienie prątków metodą Ziehla i Neelsena jest stosowane w diagnostyce gruźlicy do dzisiaj.
Świat dowiaduje się o nowej chorobie zakaźnej (Paryż, 1887)
W 1887 roku na międzynarodowej konferencji naukowej w Paryżu świat dowiedział się o nowych odkryciach. Wkrótce opracowano też sposoby hodowli prątków na specjalnym podłożu. Odkrycia te pozwoliły po pewnym czasie na wdrożenie metod umożliwiających rozpoznanie choroby. Badanie plwociny za pomocą barwienia metodą Ziehla i Neelsena pozwalało na stwierdzenie prątków i wiarygodne rozpoznanie gruźlicy. W 1890 roku Koch opracował metodę uzyskiwania wolnego od bakterii roztworu zawierającego liczne antygeny prątka, czyli tuberkuliny. W 1910 roku wprowadzono metodę wykrywania zakażenia za pomocą śródskórnego podawania tuberkuliny, czyli próbę tuberkulinową, która w diagnostyce gruźlicy jest stosowana do dzisiaj. Niestety wciąż nie znano skutecznego leczenia.
Na początku XX wieku prace Wilhelma von Röntgena doprowadziły do powstania radiologii medycznej, a zdjęcia radiologiczne klatki piersiowej stały się z czasem najważniejszą metodą służącą ocenie obecności i zaawansowania zmian gruźliczych w płucach. W tym czasie rozpoczęto również prace nad szczepionką przeciwko gruźlicy.
Szczepionka przeciwko gruźlicy
Po wielu latach badań Calmette i Guérin opracowali szczepionkę nazwaną później BCG (od szczepu prątków Bacillus Calmette-Guerin). Przez 13 lat hodowali szczep bydlęcy prątka, uzyskując w końcu bakterie, które nie powodowały choroby, a prawdopodobnie wywoływały odporność na zakażenie prątkiem. Ze szczepionką wiązano początkowo wielkie nadzieje, więc jej stosowanie rozpowszechniło się w wielu krajach świata. W Polsce obowiązek szczepienia wszystkich dzieci wprowadzono w 1955 roku.
Niestety w toku późniejszych badań okazało się, że szczepionka nie jest tak skuteczna, jak tego oczekiwano. Nie ma pewnych dowodów na to, że zmniejsza ryzyko zakażenia, natomiast wpływa na obniżenie częstości ciężkich postaci gruźlicy u dzieci, dlatego jest nadal stosowana.
W XIX wieku rozpowszechniło się leczenie sanatoryjne. Właściwe odżywianie, opieka lekarska, przebywanie na świeżym powietrzu i słońcu doprowadzało do poprawy stanu zdrowia części chorych, ale, jak się można domyślić, nie była to zbyt skuteczna metoda, a poza tym dostępna tylko dla nielicznych. Jedną z korzyści było jednak – przynajmniej czasowe – izolowanie chorych od reszty populacji.
 Ryc. 4. Lekarz badający chorego w sanatorium dla chorych na gruźlicę w USA, Public Health Image Library
Ryc. 4. Lekarz badający chorego w sanatorium dla chorych na gruźlicę w USA, Public Health Image LibraryNa początku XX wieku zaobserwowano, że uciśnięcie części płuca ze zmianami gruźliczymi ma korzystny wpływ na przebieg choroby. Do leczenia gruźlicy wprowadzono więc metody chirurgiczne. Stosowano odmę opłucnową, czyli wprowadzenie powietrza do jamy opłucnej, między płuco a ścianę klatki piersiowej. Powodowało to zapadnięcie się jednego płuca. Wykonywano też tzw. torakoplastykę polegającą na usunięciu części żeber nad zajętym fragmentem płuca. Metody te były stosowane jeszcze po II wojnie światowej. Nawet dziś, choć już bardzo rzadko, widujemy na oddziałach chorób płuc chorych, którzy byli kiedyś w ten sposób leczeni.
Zwiększająca się wiedza na temat etiologii gruźlicy i metod zapobiegania chorobie była jedną z przyczyn założenia w 1902 roku w Berlinie Centralnego Biura Zapobiegania Gruźlicy. Walkę z gruźlicą porównywano do krucjaty, a jej symbolem stał się znak z czasów wojen krzyżowych – krzyż z podwójnym ramieniem. Znajdujemy go dzisiaj, np. w godle Instytutu Gruźlicy i Chorób Płuc, najważniejszego ośrodka zajmującego się badaniami i leczeniem gruźlicy w Polsce. Centralne Biuro Zapobiegania Gruźlicy zmieniło później nazwę na Międzynarodową Unię Zwalczania Gruźlicy i Chorób Płuc. Niestety po ponad 100 latach jej działalność wydaje się równie ważna dla zdrowia ludzkości jak w XIX wieku.
Streptomycyna i kwas paraaminosalicylowy w leczeniu gruźlicy
Pierwsze skuteczne leki przeciwko gruźlicy wprowadzono dopiero po II wojnie światowej. Tuż po wojnie orężem lekarzy stały się streptomycyna i kwas paraaminosalicylowy (w skrócie określany jako PAS). Streptomycyna jest powszechnie stosowana do dziś. Wkrótce wykazano, że stosowanie tych dwóch leków łącznie jest skuteczniejsze niż podawanie tylko jednego z nich.
Niestety, nadal wielu chorych nie udawało się wyleczyć, a terapia była obciążona licznymi działaniami niepożądanymi. Po wprowadzeniu pierwszych skutecznych leków zaobserwowano również zjawisko oporności prątków na leki.
Izoniazyd i ryfampicyna – współczesne leki przeciwko gruźlicy
Kolejne współczesne leki przeciwgruźlicze to izoniazyd, a następnie rifampicyna. Po ich wprowadzeniu opracowano wielolekowe schematy leczenia, które pozwalały na wyleczenie praktycznie wszystkich pacjentów. Ryzyko rozwoju oporności prątków na leki i dążenie do zwalczenia gruźlicy na poziomie populacyjnym doprowadziły do opracowania metod leczenia nadzorowanego, których podstawą jest przyjmowanie przez chorego leku w obecności pracownika służby zdrowia. Taki sposób leczenia gruźlicy od ponad 20 lat jest zalecany przez WHO. W wielu krajach wprowadzono obowiązek leczenia gruźlicy. Spowodowało to stopniowe zmniejszanie częstości gruźlicy w krajach rozwiniętych. Niestety w wielu regionach świata sytuacja wciąż jest tragiczna, a gruźlica wciąż stanowi olbrzymi problem zdrowotny, zabijając rocznie około 1,5 mln ludzi.
Wyzwanie XX wieku: leczenie gruźlicy u chorych na AIDS
Wraz z pojawieniem się epidemii AIDS w niektórych krajach rozwiniętych oraz w wielu krajach afrykańskich problemem stało się leczenie gruźlicy u chorych na AIDS. Kolejnym problemem w wielu regionach świata (na szczęście wciąż w małym stopniu dotyczącym Polski) stały się szczepy gruźlicy oporne na wiele leków przeciwprątkowych.
W Polsce po II wojnie światowej na gruźlicę zapadało ponad 1/1000 osób rocznie. W wyniszczonym wojną społeczeństwie choroba stanowiła jeden z ważniejszych problemów zdrowotnych.